- Автор: Super User
- Категорія: №1 (08) 2018
- Опубліковано: 13 січня 2019
- Перегляди: 7855
УДК 617.7–073.178/617.731–732
Rod Foroozan
Медицинский колледж Бейлора, г. Хьюстон, США
Резюме. В данной работе представлен клинический случай глазной патологии с полным анализом данных офтальмологических обследований, представляющий интерес для офтальмологов. Недостаточная информированность о клинике и диагностике нейроофтальмологических заболеваний, их частая встречаемость, схожесть офтальмологической картины могут стать причиной грубой диагностической ошибки и неправильного выбора тактики лечения. Рассмотрение и анализ симптомов, результатов обследований, дифференциальной диагностики для постановки заключительного диагноза представляет важное значение как для начинающих, так и для опытных офтальмологов.
Ключевые слова: внутриглазное давление, глаукома, оптическая нейропатия, поле зрения, глаукома нормального давления.
ИСТОРИЯ БОЛЕЗНИ
Анамнез
Женщина 63 лет, уроженка Японии, обратилась с жалобами на снижение зрения в верхней части поля зрения правого глаза. Она отметила, что тень появилась приблизительно 1 месяц назад в правом глазу, но не была уверена в точной дате начала этих визуальных проявлений, однако ухудшения за этот период времени не отметила. Жалоб со стороны левого глаза больная не предъявляла.
Пациентка отмечала появление периодической головной боли по типу мигрени, для снятия приступа которой, при необходимости, принимала ацетаминофен. На момент обращения в клинику не принимала никаких прописанных ей медикаментов. В анамнезе у пациентки боль в челюстях при жевании, заметная потеря веса или чувствительности кожи головы отсутствовали. Алкоголь употребляет нерегулярно, не курит. В семейном анамнезе случаи потери зрения не наблюдались.
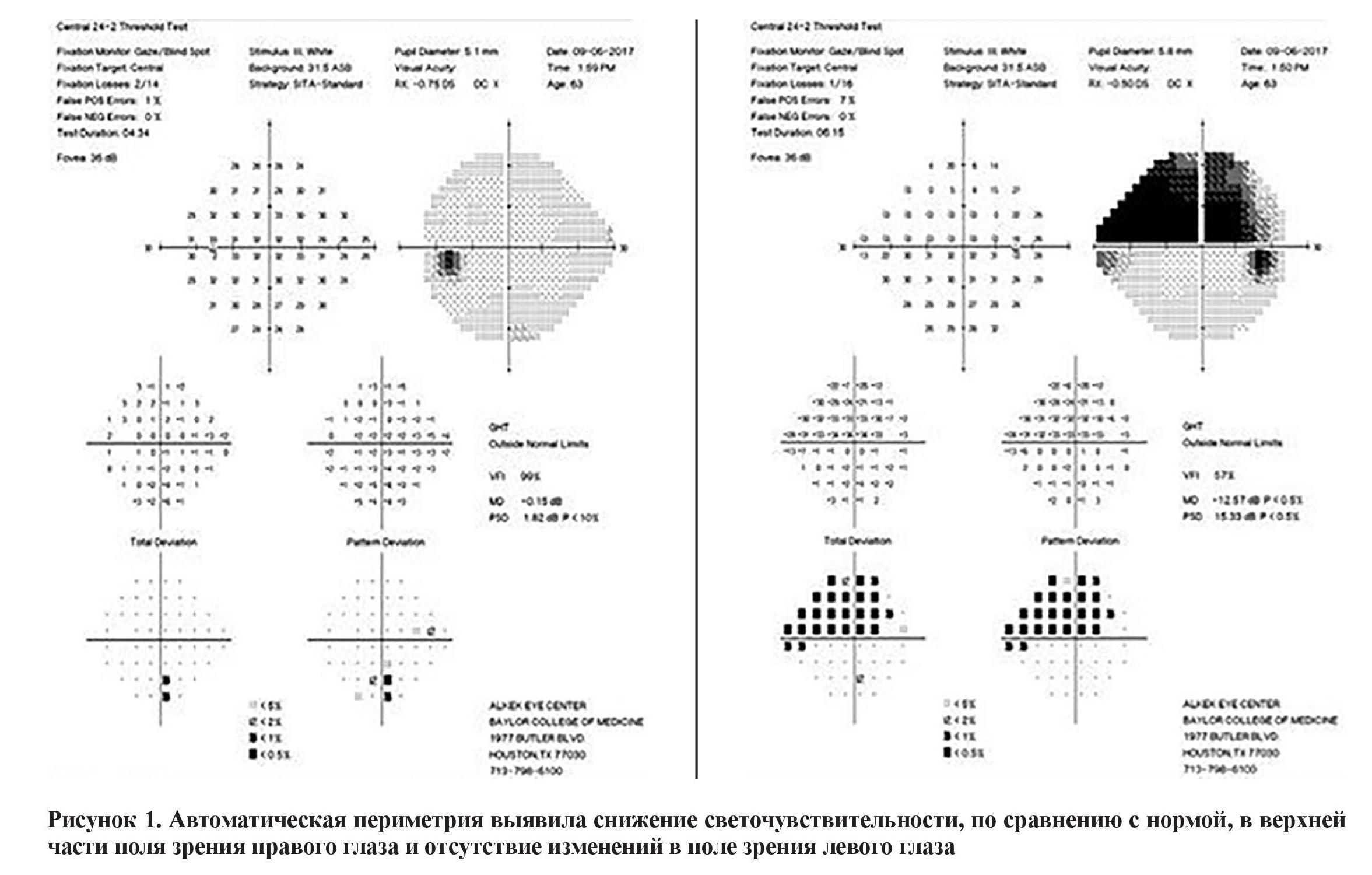
При обследовании острота зрения обоих глаз составила 20/20. А цветовое зрение с псевдоизохроматическими пластинами Ишихара – 10/10. В правом глазу зрачковая реакция была несколько вялой, а в левом – живой и с правильным относительным афферентным зрачковым дефектом. Автоматическая периметрия выявила верхний дефект светочувствительности, превышающий норму в правом глазу, и была без изменений в левом глазу (рисунок 1). Внутриглазное давление (ВГД) составляло 18 мм рт. ст. в правом глазу и 15 мм рт. ст. – в левом.
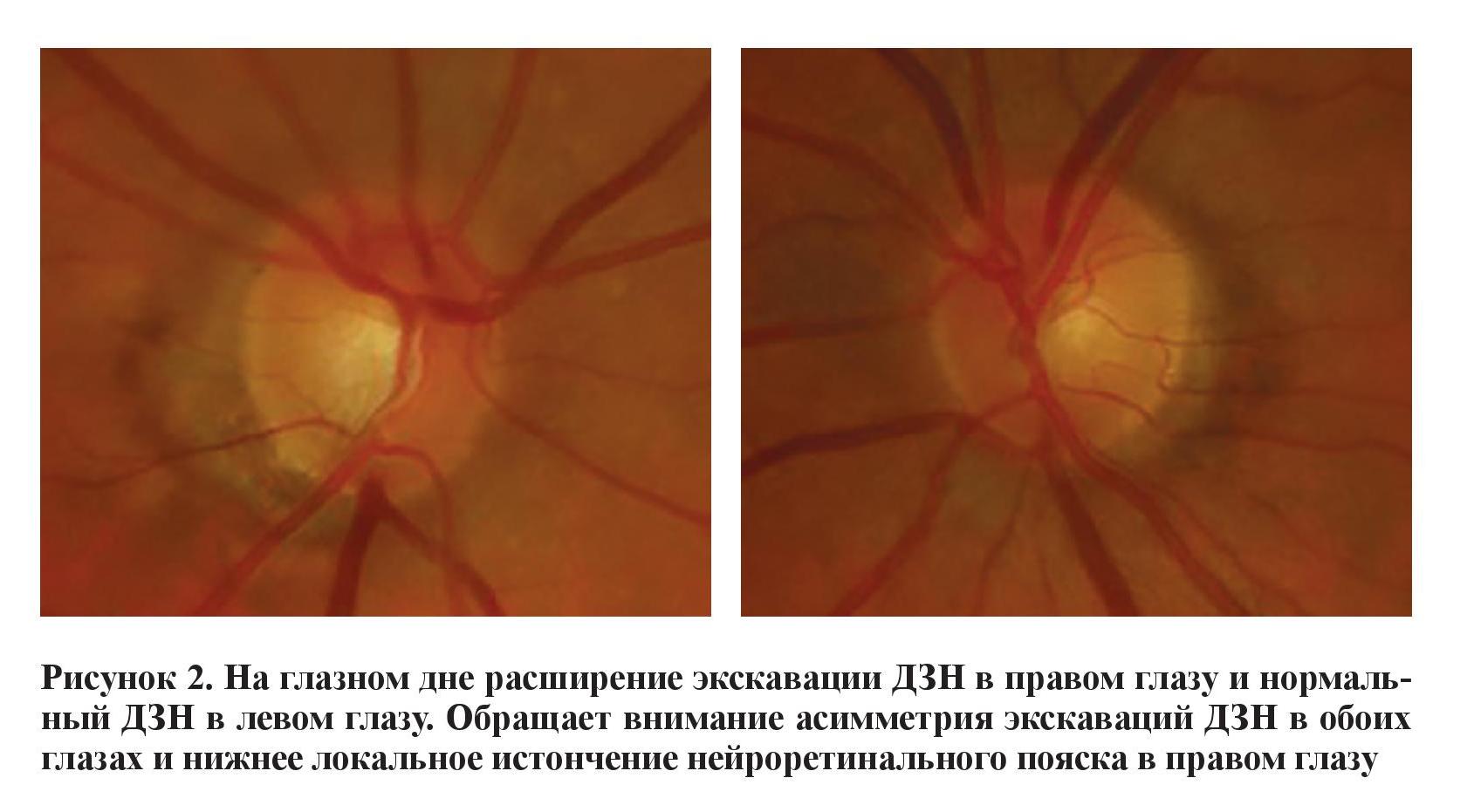
При передней биомикроскопии выявлен склероз ядра хрусталика в обоих глазах. При офтальмоскопии признаков бледности или отечности диска зрительного нерва (ДЗН) обнаружено не было (рисунок 2).
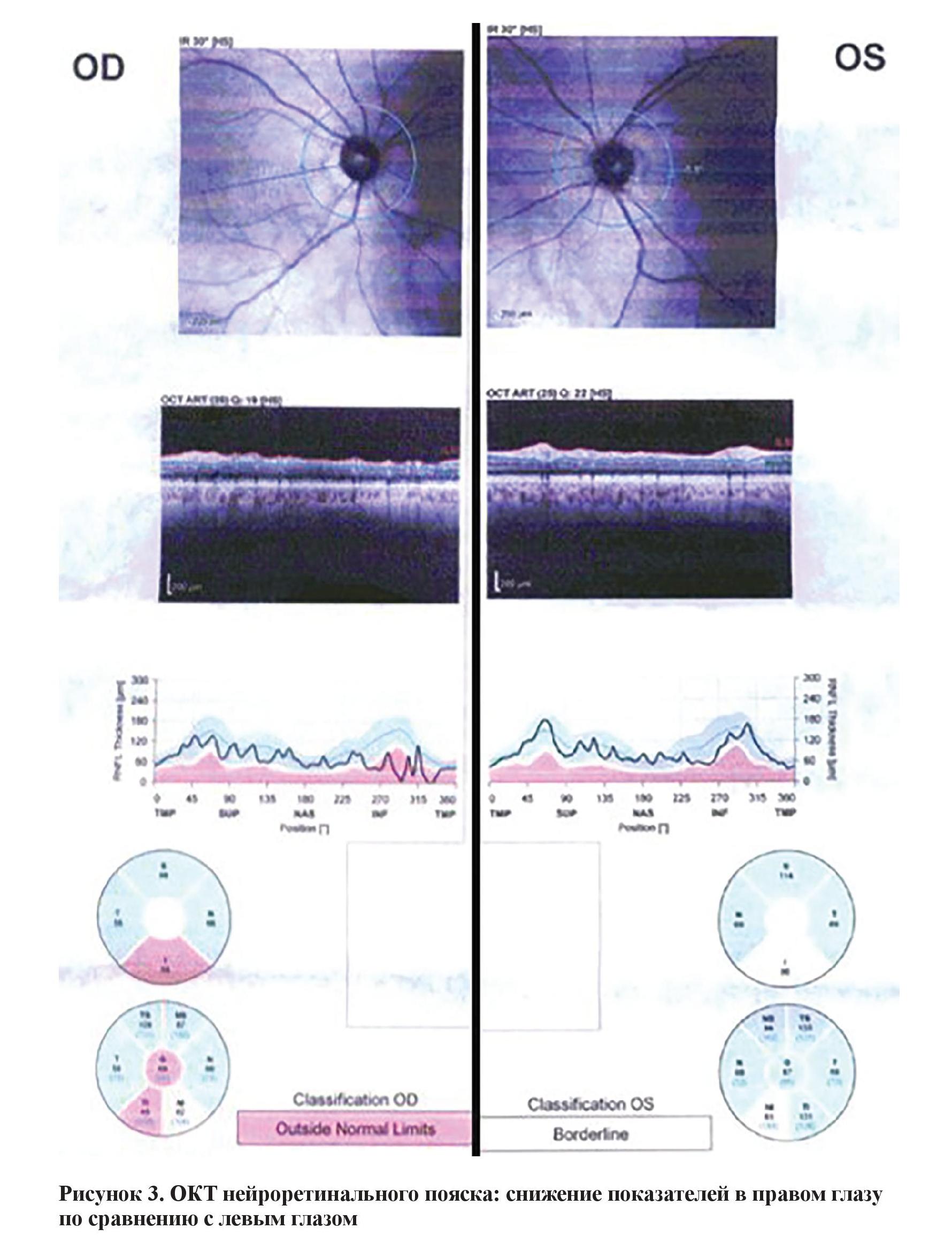
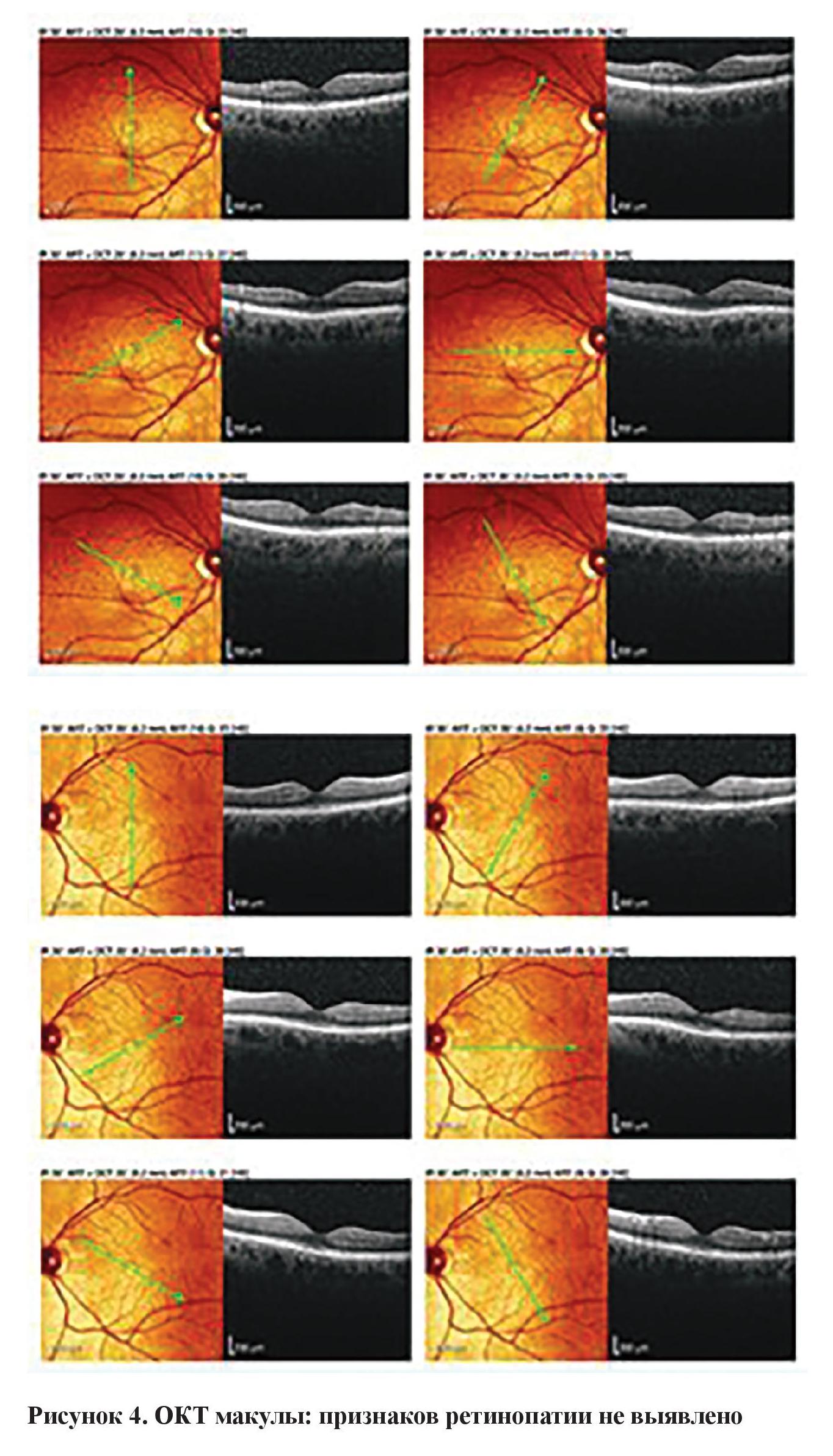
Оптическая когерентная томография (ОКТ) слоя нервных волокон сетчатки выявила некоторое снижение параметров сетчатки правого глаза в сравнении с левым, что коррелировало с экскавациями ДЗН и изменениями поля зрения (рисунок 3). Признаков ретинопатии в макулярной области по данным ОКТ не выявлено (рисунок 4).
По данным анамнеза и результатам обследований возможны несколько вариантов диагноза для дифференциации, а именно: неартериитная передняя ишемическая оптиконейропатия; глаукомная оптиконейропатия; друзы ДЗН; доминирующая атрофия зрительного нерва.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
При фундоскопии была обнаружена выраженная асимметрия экскаваций ДЗН на обоих глазах, с локальной потерей ткани в нижней части правого ДЗН. Побледнение ДЗН не наблюдалось. Учитывая экскавацию оптического диска при отсутствии побледнения ДЗН можно сделать вывод, что предположительной причиной является глаукома. Дефект верхней части поля зрения соответствовал экскавации ДЗН в правом глазу. ОКТ нейроретинального пояска (RNFL) выявило истончение в правом глазу, также совместимое с экскавацией ДЗН по сравнению с левым глазом. Кроме того, присутствовала асимметрия ВГД между правым и левым глазом, с незначительным повышением ВГД в правом глазу.
Неартериитная передняя ишемическая оптиконейропатия (НАПИОН) обычно возникает у пациентов с маленькими ДЗН и небольшими экскавациями. Заболевание развивается при отсутствии каких-либо системных симптомов, чаще у лиц в возрасте от 50 лет и старше. В острой фазе должен присутствовать отек диска для возникновения симптоматической потери зрения. Экскавация ДЗН у данного пациента в обоих глазах была относительно больше, чем обычно наблюдается при НАПИОН. Кроме того, отека или побледнения ДЗН обнаружено не было.
Друзы дисков не были обнаружены ни в правом, ни в левом глазу. Друзы обычно образуются в дисках с небольшими экскавациями и могут находиться под оптическим диском или на поверхности диска, где они, скорее всего, будут видны. Чаще друзы бывают двусторонние, чем односторонние и обычно встречаются у представителей европеоидной расы.
Данные обследований не свидетельствуют о доминирующей оптической атрофии, наследственной оптической нейропатии с аутосомно-доминантной моделью наследования. Ответственная генетическая аномалия преимущественно влияет на ген OPA 1 на хромосоме 3. Генетический ген OPA 1 и его белковый продукт, связанный с динамином GTPase, участвуют в метаболизме митохондрий. С клинической точки зрения, большинство пациентов имеют двустороннюю симметричную потерю зрения, в то время как другие системы органов относительно защищены. Другие результаты могут включать сенсорную потерю слуха, птоз и офтальмоплегию. Вовлечение других генов OPA может быть связано с дополнительными системными отклонениями. Начало снижения остроты зрения часто начинается в подростковом возрасте, гораздо раньше, чем у этого пациента, и постепенно прогрессирует с течением времени. Центральные дефекты поля зрения возникают, когда папилломакулярный пучок преимущественно поражается, что приводит к временной бледности диска. По мере развития оптической нейропатии часто происходят екскавации височной части нейроретинальной ткани диска.
НАБЛЮДЕНИЕ
Две недели спустя ВГД составляло 15 мм рт. ст. в правом глазу и 12 мм рт. ст. – в левом, что подтвердило асимметрию давления. Был предложен латанопрост в правый глаз (1 капля в день). Пациентка вернулась через 2 месяца, ВГД составляло 13 мм рт. ст. в правом глазу и 12 мм рт. ст. – в левом. Латанопрост был продолжен, и она должна была вернуться через 6 месяцев.
ОБСУЖДЕНИЕ И ВЫВОДЫ
Пациентка обнаружила сниженное зрение в правом глазу с результатами, свидетельствующими о глаукоме, включая асимметричное ВГД, экскавацию ДЗН из пропорции, сужение поля зрения в соответствии с площадью экскавации ДЗН и сохранение центральной зрительной функции.
Нормотензивная глаукома (НТГ) может вызывать потерю зрения, которая похожа на потерю зрения от других форм глаукомы, но в отсутствие ВГД, которое обычно считается повышенным (> 21 мм рт. ст.) [1]. Нормотензивная глаукома чаще встречается у азиатских пациентов и, скорее всего, вызывает дефекты поля зрения, которые более плотные и ближе к фиксации, чем типичная открытоугольная глаукома [2, 3]. Хотя точные механизмы, вызывающие НТГ, неясны, предполагают, что эти пациенты могут быть более чувствительными к данному ВГД или что может иметь больше влияния на сосудистый механизм.
Накопленные данные свидетельствуют о том, что повышенный градиент давления на решетчатую пластинку (lamina cribrosa) имеет важное значение при НТГ [3]. Считалось, что ухудшение кровообращения в цереброспинальной жидкости и последующее развитие сравнительного синдрома также способствуют оптиконейропатии. Застой потока цереброспинальной жидкости может привести к накоплению токсинов, которые способствуют повреждению зрительного нерва.
Несмотря на отсутствие ясности в отношении причин потери зрения при НТГ, есть данные, что снижение ВГД полезно для снижения скорости потери зрения [3]. Как и в обычной открытоугольной глаукоме, уменьшение ВГД остается единственным проверенным методом лечения НТГ.
Rod Foroozan
Медичний коледж Бейлора, м. Хьюстон, США
Клінічний випадок нормотензивної глаукоми
Резюме. У роботі представлено клінічний випадок очної патології з повним аналізом даних офтальмологічних обстежень. Недостатня інформованість про клініку та діагностику нейроофтальмологічних захворювань, що часто трапляються, схожість офтальмологічної картини можуть стати причиною грубої діагностичної помилки та неправильного вибору тактики лікування. Розгляд та аналіз симптомів, результатів обстежень, диференціальної діагностики для встановлення остаточного діагнозу має важливе значення як для початківців, так і для досвідчених офтальмологів.
Ключові слова: внутрішньоочний тиск, глаукома, оптична нейропатія, поле зору, глаукома нормального тиску.
Rod Foroozan
Baylor College of Medicine, Houston, US
Clinical case of normotensive glaucoma
Summary. In this article the clinical case of ocular pathology with a complete analysis of ophthalmological data were presented, that can be interested to ophthalmologists. Insufficient information about the clinical features and different diagnosis of neurological diseases, their frequent occurrence, similarity of the ophthalmologic signs can cause a large number of misdiagnoses and incorrect choice of approach for the treatment. Examination and analysis of symptoms, data of anamnesis, survey results, differential diagnosis to summarize the final diagnoses is of great importance for the young and experienced ophthalmologists.
Keywords: intraocular pressure, glaucoma, optic neuropathy, visual field loss, normal pressure glaucoma.
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ
REFERENCES
- Pruzan NL, Myers JS. Phenotypic differences in normal vs high tension glaucoma. J Neuroophthalmol. 2015;35 (Suppl 1):S4–S7.
- Cho HK, Kee C. Population-based glaucoma prevalence studies in Asians. Surv Ophthalmol. 2014;59:434–447.
- Killer HE, Pircher A. Normal tension glaucoma: review of current understanding and mechanisms of the pathogenesis. Eye (Lond). 2018 Feb 19. [Epub ahead of print]
Стаття надійшла в редакцію 10.04.2018 р.
Рецензія на статтю надійшла в редакцію 18.04.2018 р.