- Автор: Super User
- Категорія: №1 (06) 2017
- Опубліковано: 16 квітня 2018
- Перегляди: 8051
УДК 617.7-073.178-617.741-004.1-077
1, 2Веселовская З.Ф., 1, 2Веселовская Н.Н.
1Киевский медицинский университет, Украина;
2Киевский городской офтальмологический центр Киевской городской клинической больницы № 1, Украина; e-mail: Ця електронна адреса захищена від спам-ботів. Вам потрібно увімкнути JavaScript, щоб побачити її.
Резюме. В работе представлены современные положения относительно вторичной глаукомы – так называемой глаукомы артифакичного и/или афакичного типа. Представлено достаточно подробное описание главных механизмов развития этих видов глаукомы. Изложены основные представления о возможных интраоперационных осложнениях, а также их профилактике как до, так и во время операции.
Ключевые слова: глаукома, псевдофакия, афакия, патогенез, профилактика, лечение.
Артифакичная и афакичная глаукома – это вторичная глаукома, которая проявляется стойким повышением внутриглазного давления (ВГД). Термин «артифакичная и афакичная глаукома» достаточно широко применяют в хирургии катаракты, учитывая прогрессивный рост количества операций, связанных с удалением катаракты с и без имплантации интраокулярной линзы (ИОЛ). Например, в США ежегодно выполняют более двух миллионов таких операций [1]. Сегодня развитие глаукомы в послеоперационном периоде становится не такой уже редкостью.
Афакия и артифакия сами по себе не являются непосредственными причинами развития афакичной и артифакичной (псевдофакичной) глаукомы [3]. Достаточно высокая частота развития афакичной глаукомы наблюдается после удаления врожденной катаракты [2]. Анализ вышеуказанных состояний свидетельствует о существовании иных механизмов, которые могут либо самостоятельно, либо в комплексе способствовать развитию таких видов глаукомы.
Механизмы развития вторичной артифакичной и афакичной глаукомы
Деформация угла передней камеры
Краткосрочное повышение ВГД после удаления катаракты связывают с образованием в углу передней камеры глаза в проекции операционного разреза белого, снегоподобного «гребня» [3]. Чаще всего его рассматривают как результат шовной фиксации операционного доступа, длительно существующего отека стромы роговицы, образования периферических передних синехий, витреальных волокон, гифемы и др. [4, 5]. Как правило, деформация угла передней камеры возникает после экстра- и интракапсулярной экстракции катаракты, выполненной через большие роговичные и корнео-склеральные разрезы. Современные технологии малых и очень малых доступов обычно не приводят к такой деформации [6].
Вискоэластики
Их широко используют в современной технологии мануального и ультразвукового удаления катаракты для защиты эндотелия, поддержания объема передней камеры и капсульного мешка. Неполное вымывание из передней камеры на завершающем этапе операции вискоэластиков, преимущественно дисперсионных, приводит к частичной обструкции трабекулярной сети и повышению ВГД в послеоперацинном периоде [5]. В основном такая офтальмогипертензия краткосрочна.
Послеоперационные воспалительные и геморрагические осложнения
Послеоперационная воспалительная (увеальная) реакция может привести к клеточной и белково-фибринной обструкции трабекулярной сети, провоцируя повышение ВГД. Кроме того, развитие увеальной глаукомы (увеит–глаукома– гифема: UGH) в результате дистрофических изменений тканей в месте расположения/фиксации ИОЛ [5, 7, 8], а также неоваскуляризации внутренней поверхности роговицы в зоне доступа и к углу передней камеры может способствовать образованию спонтанной гифемы (синдром Свана), что в свою очередь повышает ВГД [8].
Дисперсия пигмента
Как правило, обструкция трабекулы пигментом, который вымывается из пигментного эпителия радужки во время операции, часто приводит к стойкому повышению ВГД (рис. 1, Sunir Garg) [5]. Повышенная дисперсия пигмента – частая причина глаукомы послеоперационного периода у больных катарактой [9].
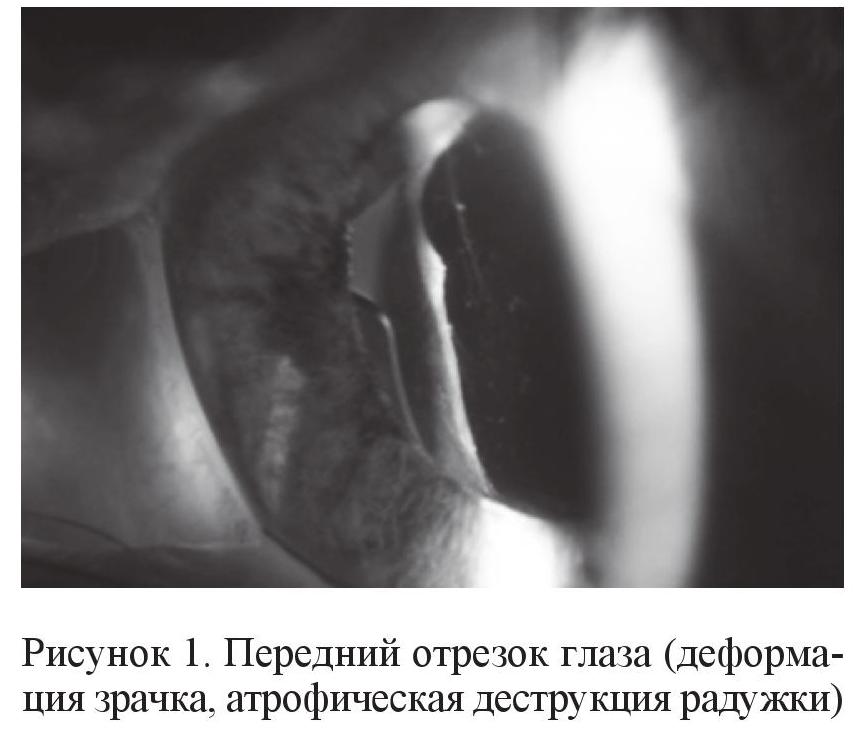
Выпадение стекловидного тела
Такое осложнение хорошо известно офтальмологам, когда из-за разрыва задней капсулы и гиалоидной мембраны стекловидного тела происходит острое закрытие угла передней камеры и резкое повышение ВГД. Это состояние нуждается в хирургическом или лазерном вмешательстве (иридотомия, репозиция стекловидного тела, передняя витрэктомия или лазерный витреолизис) [5].
Зрачковый блок
Данное состояние чаще всего развивается на глазах с афактичной глаукомой при отсутствии иридэктомии и попадании стекловидного тела в переднюю камеру. В результате адгезии радужки и деформации зрачкового края волокнами стекловидного тела происходит блокада угла передней камеры, скопление внутриглазной жидкости в задней камере глаза и смещение радужки кпереди. Наличие неравномерной по глубине передней камеры позволяет дифференцировать зрачковый блок от приступа злокачественной глаукомы при афакии [5]. В условиях псевдофакии такое состояние чаще всего возникает при наличии переднекамерных ИОЛ. Как правило, такая глаукома возникает в раннем послеоперационном периоде и требует хирургического или лазерного разблокирования угла передней камеры. При заднекамерных ИОЛ зрачковый блок может развиться на фоне дислокации или так называемого частичного захвата оптической части линзы зрачковым краем. Зрачковый блок в более позднем периоде может быть результатом вялотекущего увеита, передних синехий и частичного/полного захвата оптики ИОЛ с полной обструкцией зрачка.
Периферические передние синехии в области угла передней камеры
Длительно существующая мелкая передняя камера на фоне послеоперационного увеита часто сопровождается образованием синехий в углу передней камеры, смещением иридо-хрусталиковой диафрагмы и стекловидного тела кпереди, способствуя хроническому закрытию угла передней камеры и развитию хронической закрытоугольной глаукомы.
Влияние альфа-химотрипсина
Альфа-химотрипсин, как правило, использовали ранее при интракапсулярном удалении катаракты. В настоящее время это вещество является редким фактором развития послеоперационной глаукомы [5].
Остаточные хрусталиковые массы
Наличие остаточных хрусталиковых масс в передней камере и/или более крупных фрагментов ядра в стекловидном теле при возникших во время операции осложнениях может привести к послеоперационной гипертензии и вторичной глаукоме в результате обтурации трабекулярной сети, блокады оттока внутриглазной жидкости, повышения ВГД и развития воспалительной увеальной реакции.
Капсулотомия с использованием неодимового YAG-лазера
Применение данной техники для капсулотомии при вторичной катаракте глаза с афакичной или артифакичной глаукомой может быть причиной повышения ВГД, которое носит транзиторный характер, хотя в некоторых случаях возможна серьезная проблема. Стойкое повышение ВГД после лазерной капсулотомии связывают с наличием глаукомы или высоких значений этого показателя перед операцией, а также с миопией, отсутствием заднекамерной ИОЛ, с непосредственным влиянием лазерной энергии на окружающие ткани, увеальной реакцией и другими факторами [5]. Точный механизм повышения ВГД в настоящее время остается неясным, однако возникновение такого давления при открытом угле передней камеры чаще всего объясняют вялотекущей воспалительной реакцией с блокадой трабекулярной сети субстратами воспаления [5].
Трабекулярная вторичная глаукома (хост-клеточная или гемолитическая глаукома, согласно ICD (International Classification of Diseases) 365.63)
Этот вид вторичной глаукомы развивается в результате обтурации трабекулярной сети видоизмененными, выщелоченными или гемолизированными эритроцитами (рис. 2, 3) на фоне хронического воспаления и рецидивирующих гифемы и гемофтальма (операционные осложнения при удалении катаракты на фоне травмы, сосудисто-эндокринной патологии, заболеваний крови, вялотекущих увеитов, недиагностированных онкологических состояний глаза, UGH-синдроме и т. д.). Однако иногда такая глаукома может развиваться и спонтанно, хотя основным фактором риска являются рецидивирующие кровоизлияния в стекловидное тело [2, 3].
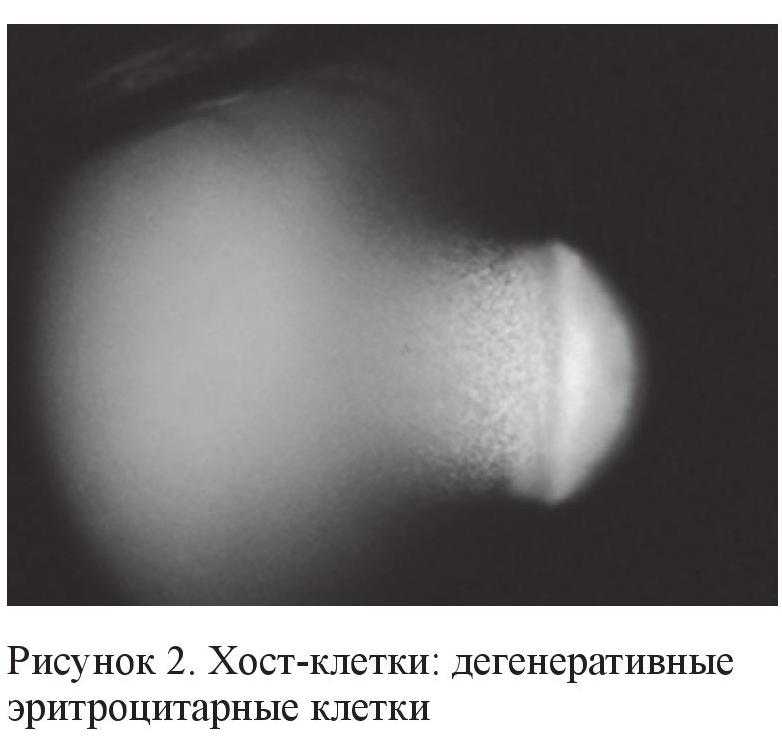
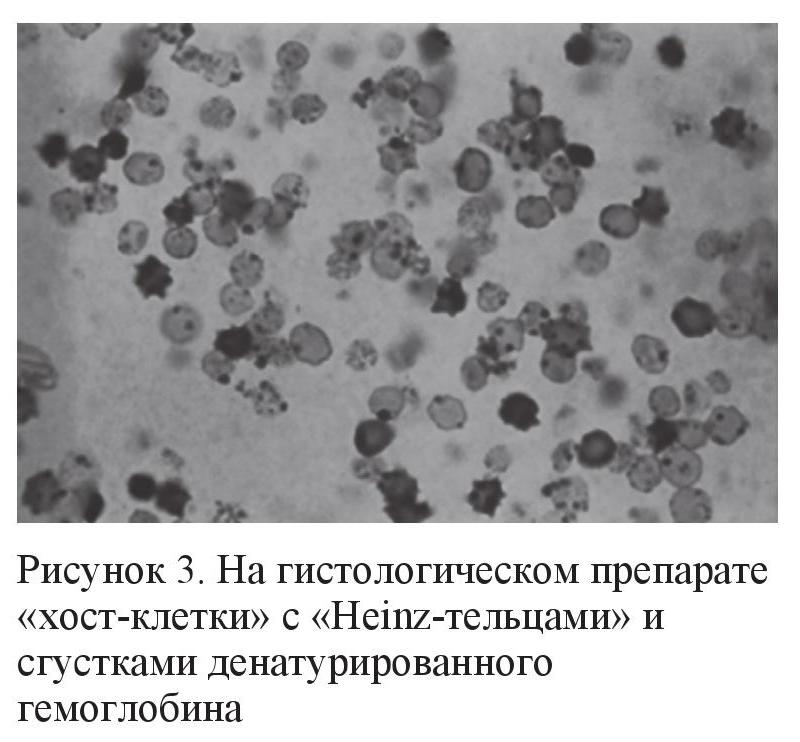
Эпидемиология
Оценка распространенности вторичной глаукомы после удаления катаракты колеблется в широких пределах: у пациентов с афакией в зависимости от метода удаления катаракты: по одним данным – менее 3 % [5], по другим – в пределах 5–41 % [2]; при артифакии после экстракапсулярной экстракции катаракты с ИОЛ – на уровне 11,3 %, а после мануального и ультразвукового удаления – в пределах 2,1–4 % [5].
Обследование пациентов с афакичной/псевдофакичной глаукомой для постановки диагноза существенно не различается [7, 8]. Особое значение имеет анамнез. При осмотре очень важно оценить состояние передней камеры, ее содержимого, а при артифакии – положение оптики и гаптики ИОЛ.
Анализ причины развития вторичной глаукомы у пациентов с артифакией и афакией
Высокое ВГД на 1–7-й неделе: дооперационная ПОУГ (первичная открытоугольная глаукома), остатки вискоэластика в передней камере, трабекулярный отек или деформация угла передней камеры, послеоперационная гифема и увеит, зрачковый блок, хориоидальное кровоизлияние и/или экссудат.
Высокое ВГД на 2–7-й неделе: дооперационная ПОУГ, стекловидное тело в передней камере, стероидная глаукома, трабекулярная, хост-клеточная глаукома (хост-клетки, хрусталиковые массы, неоваскуляризация угла передней камеры).
Высокое ВГД после 2 месяцев: дооперационная ПОУГ, трабекулярная хостклеточная глаукома, хрусталиковые массы, UGH-синдром, пигментная дисперсия, хронический увеит, эпителиальные прорастания, зрачковый блок [10].
Таким образом, в зависимости от структуры и топографии препятствия оттоку внутриглазной жидкости выделяют две формы вторичной артифакичной и афакичной глаукомы:
– претрабекулярную – блокада угла передней камеры соединительной тканью, клеточными элементами: эпителиальными клетками радужки и роговицы; эпителиальная регенерация;
– трабекулярную – блокада трабекулы пигментом (пигментная глаукома), эритроцитами (эритроцитарная глаукома), разрушенными эритроцитами (хост-клеточная глаукома), макрофагами (факолитическая глаукома), белками (острый передний увеит), псевдоэксфолиативным материалом.
Ведение пациентов с афакичной и артифакичной глаукомой
Дооперационная профилактика. Максимальное снижение ВГД до операции по поводу катаракты для снижения риска развития интра- и послеоперационных осложнений, используя местные и системные гипотензивные и осмотические препараты.
Интраоперационная профилактика. Совершенствование техники удаления катаракты с использованием современных оборудования и расходных материалов.
Послеоперационная. Терапия послеоперационной гипертензии зависит от причины.
Транзиторное повышение ВГД без ПОУГ в анамнезе не требует особого лечения. В глазах с ПОУГ в анамнезе рекомендуется применение антиглаукомных препаратов, предпочтительно из группы аналогов простагландинов, учитывая их противовоспалительные свойства. При выраженном повышении ВГД, отеке роговицы, дискомфорте целесообразно произвести пункцию передней камеры в асептических условиях для снижения в ней напряжения (глазные капли анестетика, обработка бетадином и антибиотиком).
При наличии увеального и геморрагического проявлений желательно чередование капель миотиков и мидриатиков для массажа зрачка и исключения захвата оптики, хотя такая манипуляция в большинстве случаев неэффективна. Рекомендована местная и системная противовоспалительная терапия на основе нестероидных противовоспалительных препаратов для исключения стероидного повышения ВГД.
Зрачковый блок, как правило, можно купировать методом иридотомии при афакичной глаукоме, а при артифакичной и при неэффективности применения терапии мидриатиками выполнить либо иридотомию, либо иридо-зонуло-гиалоидную витрэктомию.
В позднем послеоперационном периоде целесообразно для купирования высокого ВГД комбинировать известные группы антиглаукомных препаратов и системные осмо- и противовоспалительные средства. К хирургическому лечению прибегнуть можно в крайних случаях при неэффективности медикаментозной терапии. Микроинвазивные вмешательства обычно нерезультативны.
Фильтрационные методы с применением антиметаболитов типа 5-фторурацила или митомицина-C более действенны. При псевдофакии эффективность трабекулэктомии заметно снижается из-за рубцовых изменений зоны доступа. Состояния после роговичных доступов в этих случаях наиболее оптимистичны для получения гипотензии. Об этом свидетельствуют в 4,6 раза более высокие результаты трабекулэктомии на глазах с факичной глаукомой в сравнении с артифакичной . [11].
Имплантация дренажных устройств при неэффективности трабекулэптомии или в качестве первой линии среди хирургических методов лечения вторичной глаукомы отличаются достаточно высоким уровнем эффективности на глазах с артифакией заднекамерными ИОЛ. Объемные рандомизированные исследования подтвердили более высокую эффективность дренажных устройств в течение 5 лет при псевдофакичной глаукоме в сравнении с трабекулэктомией и митомицином С [12]. Диодная циклофотокоагуляция может быть использована на глазах с очень низкими зрительными функциями.
ВЫВОДЫ
Афакичная и артифакичная глаукома глаза относится к вторичным видам глаукомы и является достаточно частым осложнением раннего и позднего послеоперационного периода у больных катарактой. Учитывая негативные последствия длительной и плохо контролируемой офтальмогипертензии, своевременная диагностика, регулярное наблюдение и назначение патогенетически ориентированной терапии позволит обеспечить положительный долгосрочный прогноз состояния зрительных функций.
REFERENCES
- Jump up ↑ http://www.preventblindness.org/cataract-surgery.
- Yi K., Chen T. Aphakic glaucoma following congenital cataract surgery. Indian. J. Ophthalmol. – 2004; 52(3): 185–198.
- Tomey K.F., Traverso C.E. The glaucomas in aphakia and pseudophakia. Surv. Ophthalmol. – 1991; 36(2): 79–112.
- Kirsch R.E., Levine O., Singer J.A. Ridge at internal edge of cataract incision. Arch. Ophthalmol. – 1976; 94(12): 2098–2104.
- Allingham R.R., Shields M.B. Shields’ textbook of glaucoma. Philadelphia: Lippincott Williams & Wilkins, 2005, 702 p.
- Kurimoto Y., Park M., Sakaue H., Kondo T. Changes in the anterior chamber configuration after small-incision cataract surgery with posterior chamber intraocular lens implantation. Am. J. Ophthalmol. – 1997; (124): 775–780.
- Piette S., Canlas O.A., Tran H.V., Ishikawa H., Liebmann J.M., Ritch R. Ultrasound biomicroscopy in uveitis-glaucoma-hyphema syndrome. Am. J. Ophthalmol. 2002; (133): 839– 841.
- Zhang L., Hood C.T., Vrabec J.P., Cullen A.L., Parrish E.A., Moroi S.E. Mechanisms for inthe-bag uveitis-glaucoma-hypema syndrome. J. Cataract. Refract. Surg. – 2014; (40): 490– 492.
- Uy H.S., Chan P.S. Pigment release and secondary glaucoma after implantation of single- 81 Міжнародний науково-практичний журнал «Офтальмологія» – № 1 (06) 2017 piece acrylic intraocular lenses in the ciliary sulcus. Am. J. Ophthalmol. – 2006; (142): 330– 332.
- Johnson S. Cataract Surgery in the Glaucoma Patient. New York: Springer-Verlag, 2009, 248 p.
- Takihara Y., Inatani M., Seto T., Iwao K., Iwao M., Inoue T., Kasaoka N., Murakami A., Futa R., Tanihara H. Trabeculectomy with mitomycin for open-angle glaucoma in phakic vs pseudophakic eyes after phacoemulsification. Arch. Ophthalmol. – 2011; 29(2): 152–157.
- Gedde S.J., Schiffman J.C., Feuer W.J., Herndon L.W., Brandt J.D., Budenz D.L., Tube versus Trabeculectomy study group. Treatment outcomes in the Tube versus Trabeculectomy (TVT) study after five years of follow-up. Am. J. Ophthalmol. – 2012; 153(5): 789–803.
Стаття надійшла в редакцію 13.06.2016
Рецензія на статтю надійшла 10.07.2016